Chirurgie du larmoiement
Le larmoiement est une pathologie multifactorielle dont le traitement peut être médical, chirurgical, ou combiné. Le larmoiement peut être dû schématiquement à un excès de sécrétion ou à un défaut d’évacuation des larmes mais il n’implique pas que les voies lacrymales, loin sans faut.
De multiples structures anatomiques agissent de concours pour permettre le drainage des larmes, sécrétées par la glande lacrymale à la partie temporale supérieure des paupières, jusqu’à l’intérieur du nez :
- Il peut tout d’abord s’agir d’un trouble qualitatif des larmes. En effet, des larmes qui ne sont pas assez grasses s’évaporent trop vite à la surface de l’œil et vont entrainer une hypersécrétion reflexe de la glande lacrymale pour compenser ce trouble qualitatif. C’est un symptôme que l’on voit souvent dans une pathologie appelée « blepharite » qui associe généralement de manière paradoxale un larmoiement à un syndrome sec qualitatif.
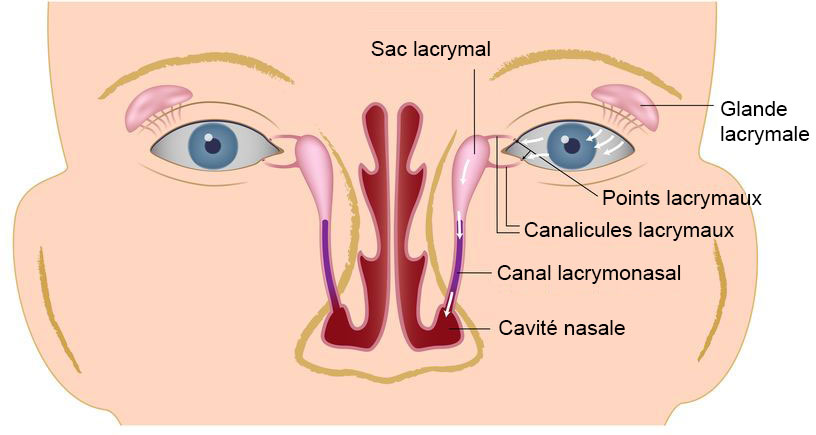
- Les larmes sont ensuite chassées par le clignement des paupières vers l’angle interne de l’œil pour former le « lac lacrymal » au niveau des points lacrymaux où s’abouchent les canalicules lacrymaux, début des voies d’évacuation des larmes. C’est ainsi que le clignement des paupières, également appelé pompe lacrymale, assure une pression d’éjection des larmes vers les voies d’élimination. Une anomalie palpébrale comme un ectropion ou une hyperlaxité palpébrale, strictement indépendante du système lacrymal à proprement parler, peut être à l’origine d’un désamorçage de cette pompe lacrymale et donc d’un larmoiement.
- Les larmes arrivent ensuite au niveau des voies lacrymales évacuatrices pour être drainées dans le nez. Ces voies lacrymales sont constituées de 4 parties : les points lacrymaux, les canalicules lacrymaux, le sac lacrymal et le canal lacrymo-nasal. Chaque partie des voies lacrymales évacuatrices peut être à l’origine d’un larmoiement par sténose ou obstruction complète.
Outre les tests et examens cliniques diagnostiques permettant de mettre en évidence ce larmoiement et d’apprécier son origine, un examen paraclinique d’exploration de l'appareil lacrymale est souvent demandé avant la réalisation d’une chirurgie des voies lacrymales : Le dacryoscanner. Il permet l’exploration des canalicules, du sac lacrymal et du canal lacrymo-nasal, et objective ainsi un rétrécissement ou une obstruction osseuse ou muqueuse, une lithiase, une compression d’origine tumorale. Il orientera donc notre thérapeutique médico-chirurgicale en fonction de ses résultats.
Les traitements médicaux visent à traiter les troubles qualitatifs des larmes par des substituts lacrymaux et/ou des traitements anti-inflammatoires lors de poussées de blépharites.
Les traitements chirurgicaux visent à traiter les malpositions palpébrales (ectropion, relâchement palpébral) et/ou les rétrécissements ou obstructions des voies évacuatrices des larmes :
Le clou-trou est une prothèse millimétrique que l’on met en place au niveau du point lacrymal lorsque celui-ci est sténosé. Cela permet une dilatation du point lacrymal et le maintien ouvert de ce dernier afin qu’il puisse assurer sa fonction. La pose et le retrait du clou-trou sont indolores et s’effectuent en cabinet.
Cette prothèse ne doit pas être laissée en place trop longtemps au risque de faire apparaître une sténose canaliculaire en aval et doit être retirée au bout de 2 à 3 mois. Il peut arriver que le point lacrymal se sténose à nouveau avec le temps après l’ablation du clou-trou. En cas de récidive de la sténose, il vous sera proposé la remise en place d’un nouveau clou-trou pour une nouvelle période de 2-3 mois ou la réalisation d’une plastie chirurgicale du point lacrymal.
Celle-ci se réalise alors sous anesthésie locale, le plus souvent au bloc opératoire, et permettra une reperméabilisation définitive du point lacrymal.
L’intubation lacrymale permet de traiter un rétrécissement du canalicule lacrymal ou du canal lacrymo-nasal. C’est un geste opératoire qui s’effectue au bloc opératoire, en ambulatoire, avec une courte anesthésie générale et qui ne nécessite aucune incision cutanée.
Une reperméabilisation progressive des voies lacrymales est réalisée par un sondage lacrymal avec des sondes de plus en plus larges et une intubation lacrymo-nasale en silicone est mise en place pour une durée de 2 à 3 mois afin d’éviter un œdème muqueux post-opératoire et une nouvelle obstruction. En cas de sténose étagée ou focale du canal lacrymo-nasal, cette intubation lacrymale peut être potentialisée par une dilatation lacrymale par sonde à ballonnet qui permet d’écraser la muqueuse des voies lacrymales et d’augmenter la lumière du canal.
Les suites post-opératoires sont très simples, sans hématome ou trouble visuel et ne nécessitent aucune éviction socio-professionnelle. La sonde d’intubation en silicone est retirée entre 2 et 3 mois en cabinet.
Lorsque le larmoiement s’est pérennisé dans le temps, il n’est pas rare de voir apparaître une dilatation du sac lacrymal (mucocèle du sac lacrymal) ou une lithiase lacrymale.
En cas de mucocèle, de lithiase ou d’obstruction complète du canal lacrymo-nasale mise en évidence au dacryoscanner, l’intubation lacrymale ne peut pas être réalisée et une chirurgie de dérivation lacrymale doit être réalisée : c’est la dacryocystorhinostomie ou DCR.
Symptômes
Les patients nécessitant une DCR présentent souvent un larmoiement chronique, parfois sale avec des secrétions au coin interne de l’œil, et pouvant être émaillé d’épisodes de surinfection avec gonflement inflammatoire et douloureux en regard du sac lacrymal, entre l’angle interne de l’œil et l’arrête nasale.
Anesthésie et hospitalisation
La Dacryocystorhinostomie s’effectue sous anesthésie générale, le plus souvent avec 1 nuit d’hospitalisation mais peut dans certains cas être réalisée en ambulatoire.
La chirurgie
La chirurgie peut être effectuée par 2 voies d’abord : la voie externe et la voie endonasale, et elle consiste en la réalisation d’une voie de dérivation du canal lacrymo-nasal pour permettre une nouvelle évacuation des larmes. Lors de la DCR, une sonde d’intubation en silicone est mise en place et sera retirée au bout de 2 à 3 mois post-opératoire.
Le Gold Standard est l’abord par voie externe mais grâce au développement des techniques endoscopiques, la voie endonasale permet d’obtenir de très bon résultats. La voie externe à l’avantage de présenter un pourcentage de réussite légèrement supérieur à la voie endonasale avec une rançon cicatricielle minime et quasiment invisible au coin interne du nez. La voie endonasale, elle, à l’avantage de réaliser cette chirurgie sans abord cutané et donc sans cicatrice, et de pouvoir traiter le cas échéant une anomalie endonasale associée. Tous les risques et bénéfices de la chirurgie vous seront expliqués lors de la consultation préopératoire afin de vous fournir une information claire avant la chirurgie.
Suites post-opératoires
Les suites post opératoires s’accompagnent d’un hématome qui s’améliore assez rapidement. Un saignement nasal plus ou moins important peut survenir dans les 2 à 3 jours qui suivent l’intervention mais il se tarit le plus souvent spontanément.
Il est recommandé d’éviter les boissons trop chaudes pendant les quatre jours qui suivent l’intervention. Trois consultations post-opératoires sont nécessaires à votre suivi : le lendemain de l’intervention pour le premier pansement, à 1 semaine pour enlever les points de sutures et à 2-3 mois pour contrôler la cicatrisation définitive et retirer la sonde d’intubation.
Les soins post-opératoires sont assez simples et consistent en l’instillation de collyres dans les yeux et de lavages de nez. Le mouchage est contre-indiqué pendant 15 jours après l’intervention.
CAS PARTICULIER DU LARMOIEMENT DU NOURRISSON
Le larmoiement chez les nouveaux nés est un phénomène très fréquent et lié le plus souvent à une imperforation congénitale du canal lacrymo-nasal. Le canal lacrymo-nasal se termine dans le nez par une petite valve appelée valve de Hasner. Il est très fréquent que cette valve ne soit pas totalement ouverte à la naissance, entrainant une stagnation de larmes dans la voie lacrymale et au niveau du sac lacrymal. Comme toute eau stagnante, ces larmes qui ne peuvent pas se drainer se surinfectent et entrainent un reflux de secrétions sales au coin interne de l’œil chez les nourrissons. Ces épisodes, souvent considérés à tord comme des conjonctivites, ne nécessitent aucun traitement antibiotique mais peuvent parfois entrainer une répercussion sociale complexe avec des évictions de crèche à répétition. Des traitements antiseptiques et des massages du sac lacrymal peuvent améliorer les symptômes.
Dans 70% des cas, ce phénomène se règle spontanément grâce à la croissance du massif facial, mais dans un tiers des cas, ce larmoiement persiste et entraine une dilatation du sac lacrymal (mucocèle du sac lacrymal) qui favorise ces surinfections.
Cette imperforation congénitale du canal lacrymo-nasal peut être traitée simplement en cabinet de consultation par un sondage lacrymal avec un anesthésiant local. Ce geste de sondage permet, après un emmaillotage de votre enfant, de passer une sonde dans la voie lacrymale pour aller ouvrir cette valve de Hasner qui ne s’est pas ouverte spontanément. Ce geste est réalisé entre 3 et 12 mois et permet de régler de manière définitive le larmoiement dans 95% des cas. Au-delà de 12 mois, la corpulence de l’enfant devient généralement trop importante pour réaliser ce geste dans de bonnes conditions de sécurité en cabinet et un sondage sous anesthésie générale au bloc opératoire sera nécessaire pour venir à bout du problème.
Attention, d’autres cause de larmoiement sont possible chez le nourrisson est devront être systématiquement éliminées. Il peut s’agir d’une irritation cornéenne par des cils lors d’un épiblépharon ou d’une agénésie partielle ou complète des voies lacrymales entrainant le plus souvent un larmoiement clair sans sécrétions.
Enfin, le larmoiement peut également être un symptôme de glaucome congénital, pathologie grave et potentiellement cécitante, qui devra systématiquement être recherché.
